Căn bệnh này đang âm thầm gây ra những hậu quả nghiêm trọng, ảnh hưởng trực tiếp đến chất lượng dân số và tương lai giống nòi Việt Nam.
Những con số đáng báo động về bệnh tan máu bẩm sinh
Bệnh tan máu bẩm sinh (Thalassemia) là một trong những bệnh lý di truyền phổ biến nhất trên thế giới, với khoảng 7% dân số toàn cầu mang gen bệnh.
Số liệu từ Cục Dân số (Bộ Y tế) cho thấy, tại Việt Nam, có hơn 10 triệu người mang gen bệnh Thalassemia, trên 20.000 người bệnh đang cần được điều trị. Mỗi năm, có thêm khoảng 8.000 trẻ sinh ra mắc bệnh, trong số này có khoảng 2.000 trẻ bị bệnh mức độ nặng, cần được điều trị cả đời.
Theo ước tính, một người bệnh mức độ nặng từ khi sinh ra đến năm 30 tuổi cần khoảng 3 tỷ đồng để điều trị và đến năm 21 tuổi cần truyền khoảng 470 đơn vị máu để duy trì cuộc sống. Điều này đồng nghĩa với việc, mỗi năm Việt Nam cần trên 2.000 tỷ đồng để cho tất cả bệnh nhân có thể được điều trị tối thiểu và cần khoảng 500.000 đơn vị máu an toàn.
Theo ThS.BSNT Nguyễn Công Đăng - Chuyên khoa Huyết học, Trung tâm Xét nghiệm MEDLATEC, Thalassemia xảy ra do sự bất thường trong việc sản xuất hemoglobin, một protein quan trọng trong hồng cầu có nhiệm vụ vận chuyển oxy. Có hai dạng chính thường gặp:
• Alpha Thalassemia: Do đột biến gen alpha-globin. Đây là dạng phổ biến ở người Đông Nam Á, Trung Quốc.
• Beta Thalassemia: Do đột biến gen beta-globin, phổ biến ở khu vực Địa Trung Hải, Trung Đông và Nam Á.
Cơ chế di truyền, biểu hiện và phương pháp chẩn đoán bệnh tan máu bẩm sinh
Hiểu rõ cách thức di truyền của Thalassemia là “chìa khóa” để phòng ngừa. Bệnh tuân theo quy luật di truyền lặn trên nhiễm sắc thể thường, với một số cơ chế chính:
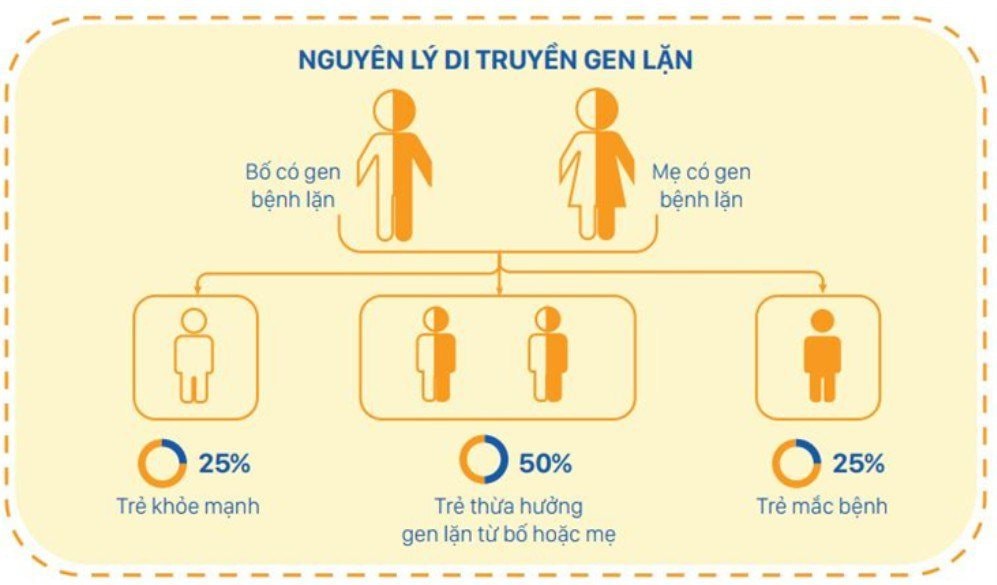
Beta Thalassemia, nhìn chung tuân theo quy tắc di truyền lặn trên nhiễm sắc thể (NST) thường. Ngoài ra, tùy theo đột biến cụ thể và đột biến alpha Thalassemia đi kèm mà biểu hiện thiếu máu tan máu có thể thay đổi tùy trường hợp. Đối với Alpha Thalassemia, mỗi người có 4 gen alpha globin sắp xếp thành 2 cặp đứng cạnh nhau trên NST 16 nên biểu hiện bệnh phụ thuộc vào đột biến cụ thể khiến mất chức năng 1 hay cả 2 gen trên 1 NST.
Bác sĩ Đăng cho hay, biểu hiện của bệnh Thalassemia rất đa dạng, tùy thuộc vào số đột biến cũng như loại đột biến cụ thể. Thể nhẹ thường không có triệu chứng rõ ràng, chỉ được phát hiện tình cờ khi làm các xét nghiệm trong thai kỳ hoặc khi mắc các bệnh lý khác. Ở thể trung bình, các biểu hiệu thiếu máu thường xuất hiện khi trẻ từ 4 - 6 tuổi, bao gồm: da xanh xao, mệt mỏi, hoa mắt, khó thở nhẹ, ảnh hưởng đến sinh hoạt hằng ngày. Người bệnh thể nặng, các triệu chứng xuất hiện sớm (thường trước 2 tuổi) với biểu hiện: da xanh, chậm phát triển, lách to, các biểu hiện tan máu như tiểu sẫm màu, các cơn sốt khi có tan máu.
Nếu không được điều trị, trẻ có thể gặp các biến chứng nguy hiểm như: biến dạng xương (ảnh hưởng đến thẩm mĩ: trán dô, mũi tẹt), suy tuyến nội tiết, chậm phát triển, suy gan, xơ gan, suy tim… thậm chí có nguy cơ tử vong.
Để xác định chính xác tình trạng bệnh, các bác sĩ sẽ dựa vào các xét nghiệm như: tổng phân tích máu, điện di huyết sắc tố, bilan sắt, xét nghiệm chuyên sâu giải trình tự gen phát hiện gen alpha, beta.
Điều trị và phòng ngừa tan máu bẩm sinh: Hành động vì thế hệ tương lai
Việc điều trị Thalassemia phụ thuộc vào mức độ nghiêm trọng của bệnh. Ở thể nhẹ người mang gen bệnh có thể sống bình thường mà không cần điều trị đặc biệt. Đối với người bệnh mức độ nặng và trung bình cần:
• Truyền máu định kỳ: Để thay thế các hồng cầu bị vỡ và cải thiện tình trạng thiếu máu;
• Dùng thuốc thải sắt suốt cuộc đời: Vì truyền máu thường xuyên có thể dẫn đến tích tụ sắt trong cơ thể, bệnh nhân cần sử dụng thuốc để loại bỏ sắt thừa;
• Cấy ghép tủy xương (tỷ lệ thành công 80% - 90%): Là phương pháp điều trị duy nhất có thể chữa khỏi bệnh Thalassemia, đặc biệt các trường hợp nặng. Tuy nhiên, phương pháp này có thể gặp nhiều rủi ro và chỉ áp dụng cho những bệnh nhân có khả năng đáp ứng, bao gồm có người hiến tủy phù hợp (thường là anh, chị em ruột) và sức khỏe đảm bảo thực hiện cấy ghép;
• Khám và điều trị đúng hẹn;
• Khám lại ngay khi có dấu hiệu bất thường như: mệt nhiều, đau tim, khó thở, sốt cao, phù...
Việc phát hiện sớm giúp quản lý bệnh hiệu quả hơn, giảm thiểu các biến chứng và cải thiện chất lượng cuộc sống. Bác sĩ Đăng khuyến cáo, để hạn chế bệnh Thalassemia sang thế hệ sau, các cặp đôi cần thực hiện:
• Khám tiền hôn nhân: Nhằm phát hiện sớm người mang gen Thalassemia, giúp các đối tượng mang gen được tư vấn các biện pháp phù hợp để tránh sinh con là người bệnh.
• Tư vấn di truyền: Nếu cả hai người mang gen bệnh Thalassemia kết hôn với nhau, khả năng sinh con mắc bệnh này sẽ cao, cần được tư vấn và quản lý nguồn gen để tránh sinh ra con bị bệnh thể nặng.
Chuyên khoa Huyết học, Bệnh viện Đa khoa MEDLATEC - Địa chỉ tin cậy sàng lọc nguy cơ và chẩn đoán bệnh tan máu bẩm sinh

Chuyên khoa Huyết học, Hệ thống Y tế MEDLATEC là địa chỉ uy tín trong khám và điều trị các bệnh lý rối loạn huyết học, được đông đảo người dân trên toàn quốc tin tưởng lựa chọn, bởi sở hữu những năng lực vượt trội sau:
· Quy tụ đội ngũ chuyên gia đầu ngành, giàu kinh nghiệm, tiêu biểu như: TTND.GS.AHLĐ.BSCC Nguyễn Anh Trí - Đại biểu Quốc hội khóa XIV và XV, Nguyên Viện trưởng Viện Huyết học - Truyền máu Trung ương, Chủ tịch Hội đồng Cố vấn MEDLATEC GROUP, Chủ tịch Hội đồng Khoa học Công nghệ và Đào tạo MEDLATEC GROUP; TS. Trần Thị Hồng Hà - Nguyên Trưởng khoa Xét nghiệm Huyết học, Bệnh viện Nhi Trung ương, Chuyên gia Huyết học tại Hệ thống Y tế MEDLATEC;
· Cung cấp đa dạng các dịch vụ y tế chất lượng cao: Gồm hơn 50 xét nghiệm hỗ trợ tầm soát, chẩn đoán và điều trị bệnh lý Huyết học từ cơ bản đến chuyên sâu; Dịch vụ chẩn đoán hình ảnh gồm siêu âm tổng quát, X-quang, chụp CT, chụp MRI... thăm dò chức năng sinh thiết tủy xương hỗ trợ chẩn đoán, điều trị bệnh huyết học; Điều trị các bệnh lý thiếu máu, thiếu sắt, huyết sắc tố, rối loạn đông máu, giảm tiểu cầu miễn dịch nguyên phát, đa hồng cầu nguyên phát, tăng tiểu cầu tiên phát, bạch cầu mạn tính, suy tủy xương...;
· Trang bị hệ thống máy xét nghiệm tự động từ các thương hiệu nổi tiếng như: Hệ thống máy tổng phân tích tế bào máu laser và module kéo, nhuộm tiêu bản máu tự động XN-3100; Máy xét nghiệm đông máu tự động Stago RMax; Máy OrthoVision Max định nhóm máu Gelcard, Coombs tự động; Máy điện di huyết sắc tố Capillarys 3 Tera; Hệ thống phân tích tự động Alinity; Dàn tự động Cobas 8100 - Cobas Pro; Máy siêu âm Doppler 4D; Máy chụp X-quang kỹ thuật số; Máy chụp cắt lớp vi tính (CT-Scanner) 128 dãy; Máy chụp cộng hưởng từ (MRI) 1,5 Tesla;
· Đơn vị y tế đầu tiên tại Việt Nam có dịch vụ xét nghiệm đạt Thương hiệu Quốc gia và tiêu chuẩn chất lượng xét nghiệm của Hoa Kỳ (CAP). Tiên phong thực hiện song hành 2 chứng chỉ xét nghiệm quốc tế CAP, ISO 189:2012, cùng các tiêu chuẩn quốc tế khác như: CE-IVD, CE, IVD, FDA. Với những tiêu chuẩn chất lượng này, kết quả xét nghiệm của MEDLATEC được liên thông trong nước và thừa nhận tại 53 quốc gia trên toàn cầu.